L'anovulazione è una delle cause più comuni di infertilità. La sindrome dell'ovaio policistico (PCOS) è il disturbo anovulatoria cronico più comune. A nostra conoscenza, l'insulino-resistenza è significativamente associata alla PCOS. Pertanto, nei pazienti con PCO, farmaci insulino-sensibilizzanti come il pioglitazone può essere utilizzato per stimolare l'ovulazione.
Sessantuno pazienti con PCOS sono stati inclusi nello studio secondo i criteri di inclusione/esclusione dopo aver ottenuto l'approvazione dal Comitato Etico dell'Università di Medicina di Mashhad. I pazienti sono stati divisi in due gruppi. Il primo gruppo ha assunto 30 milligrammi (mg) di pioglitazone ogni giorno a partire dal secondo giorno del ciclo mestruale. Il secondo ha ricevuto un placebo.150 mg diclomifene citratoè stata somministrata dal giorno 3 al giorno 7 del ciclo mestruale. L'ecografia vaginale è stata eseguita su tutte le donne e, nei casi di follicoli maturi, l'inseminazione intrauterina è stata eseguita dopo l'iniezione di gonadotropina corionica umana. La stimolazione ovarica e i tassi di gravidanza sono stati confrontati in ciascun gruppo.
Non ci sono state differenze tra i gruppi in termini di caratteristiche demografiche e tipi di infertilità. L'indice di massa corporea era più alto nel gruppo pioglitazone (28,3 ± 3,8 vs 26,2 ± 3,5, valore P = 0,047). La dimensione del follicolo non differiva significativamente tra i gruppi (2,2 ± 1,4 vs 1,3 ± 1,1, valore P = 0,742). I tassi di gravidanza [4 (12,9%) vs 4 (13,3%), valore P = 1] non differivano tra i gruppi.

Nonostante il maggior numero di follicoli nel gruppo pioglitazone, il nostro studio non ha mostrato differenze nella stimolazione ovarica e nei tassi di gravidanza.
L'infertilità colpisce circa il 10-15% delle coppie. Il 30% dell'infertilità femminile è dovuta al fallimento dell'ovulazione [1]. La sindrome dell'ovaio policistico (PCOS) è il disturbo più evidente e comune associato ai disturbi ovulatori cronici [2]. Quando si utilizza il metodo europeo Criteri diagnostici della Society for Human Reproduction and Embryology e della American Society for Reproductive Medicine (ESHRE/ASRM), la prevalenza della PCOS è di circa il 15-20% [3].
Livelli anormali di lipoproteine sono tipici dei pazienti con PCOS, con elevati livelli di colesterolo totale (Chol), trigliceridi (TG), lipoproteine a bassa densità (LDL), lipoproteine ad alta densità (HDL) e AI apoptotica [4], 5,6]. Il cambiamento più significativo nei lipidi riportato è stata una diminuzione delle HDL. L'iperinsulinemia e l'insulino-resistenza (IR) sono comuni nella PCOS. Mustafa et al. Circa il 46% delle donne egiziane con PCOS sono risultate avere IR [4, 7]. L'insulina interrompe steroidogenesi nell'ovaio indipendente dalla secrezione di gonadotropina I PCOS [1]. I recettori dell'insulina e il fattore di crescita insulino-simile-1 (IGF-I) sono presenti nelle cellule stromali ovariche [5]. Diminuzione dell'autofosforilazione, un disturbo specifico associato al recettore dell'insulina- segnalazione mediata, è rilevata nel 50% delle donne con PCOS [3].
Il metabolismo anomalo del glucosio migliora significativamente la perdita di peso;la perdita di peso può ridurre l'iperandrogenismo e ripristinare la funzione ovulatoria [7]. Le donne obese con insulino-resistenza, restrizione calorica e perdita di peso riducono la gravità dell'insulino-resistenza. D'altra parte, una diminuzione della concentrazione di insulina riduce la produzione di androgeni [8].
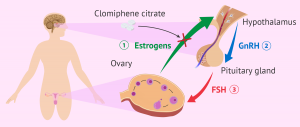
In data odierna,clomifene citratoè il trattamento raccomandato per l'induzione dell'ovulazione nelle donne con PCOS.L'insulino-resistenza è significativamente associata alla sindrome dell'ovaio policistico, quindi nel trattamento di queste pazienti sono presi in considerazione farmaci che aumentano la sensibilità del recettore dell'insulina, come metformina e beta-tiazolidinedioni.Trattamento dell'insulina la resistenza può indurre l'ovulazione, specialmente nelle donne obese con un grado più elevato di insulino-resistenza [9].
La resistenza all'insulina implica una ridotta risposta del glucosio all'insulina, seguita da iperinsulinemia, che porta a livelli elevati di trigliceridi, riduzione del colesterolo HDL, intolleranza al glucosio e rischio cardiovascolare [10]. Pioglitazone, usato per trattare il diabete di tipo 2, influisce direttamente sulla sensibilità all'insulina periferica. In alcuni studi recenti, è stato dimostrato che il pioglitazone riduce il flusso sanguigno stromale intraovarico. Può aiutare a migliorare la stimolazione ovarica e gli esiti della fecondazione in vitro (IVF) nelle pazienti con PCOS. Coffler ha dimostrato che il pioglitazone può indurre significativamente l'ovulazione nelle pazienti iperinsulinemiche [11] .
Ad oggi, nessuno studio ha esaminato l'effetto di pioglitazone sulla fertilità nelle nostre pazienti. Pertanto, abbiamo ipotizzato che pioglitazone come disinfettante insulinico potrebbe migliorare i tassi di ovulazione e gravidanza nelle pazienti con PCOS. Questo studio mirava a utilizzare pioglitazone per gravidanze di successo, comprese le sostanze chimiche e gravidanze cliniche e il numero di grandi follicoli nelle donne infertili con PCOS.
La Mashhad Medical University ha supervisionato questo studio clinico randomizzato dal 2014 al 2017 e ha utilizzato un metodo di campionamento non probabilistico per reclutare 61 pazienti con PCOS che sono stati indirizzati al Milad Infertility Center per il trattamento dell'infertilità. Il comitato etico della Mashhad Medical University ha approvato la moratoria su "15 marzo 2014" e il consenso informato scritto è stato ottenuto da tutti i partecipanti.
I criteri di inclusione erano donne infertili di età compresa tra 18 e 38 anni con isterosalpingografia e spermogramma normali. La diagnosi di sindrome dell'ovaio policistico si basa sui criteri AES (Androgen Excess Society 2006) basati sui criteri di cui sopra: (1) irsutismo o sintomi iperandrogeni.(2) ) La disfunzione ovarica è l'oligomenorrea, o l'ovaio policistico viene diagnosticato come un aspetto simile a un laccio cervicale dagli ultrasuoni;(3) La promozione di cause secondarie come tumori ovarici e surrenali e adenomi ipofisari. La sindrome dell'ovaio policistico viene diagnosticata se il ciclo mestruale è oligomenorrea o se il numero di follicoli periferici nell'ovaio è 2-9 mm maggiore di 9 sul Scala Ferriman-Gallway.
Sono stati esclusi i pazienti con una storia di malattie cardiovascolari croniche, malattie renali croniche, diabete, malattie della tiroide e malattie polmonari.

Dopo aver selezionato i pazienti idonei, sono stati divisi in due gruppi mediante semplice campionamento casuale utilizzando un software per computer. Il metodo della busta è stato utilizzato per assegnare casualmente i pazienti ai gruppi di studio. In questo modo, il numero casuale verrà inserito in una busta sigillata. Il contenuto di la busta non può essere vista dall'esterno. Il gruppo A conteneva 30 compresse di pioglitazone, 30 mg e 15 compresse di clomifene, mentre il gruppo B è stato posto con 30 compresse di placebo e 15 compresse di clomifene. I pazienti erano in cieco rispetto al trattamento assegnato.
Tutte le pazienti sono state sottoposte a ecografia transvaginale il secondo giorno delle mestruazioni e sono state incluse nello studio se non c'erano cisti ovariche superiori a 20 mm.
Il numero di follicoli medi e grandi e lo spessore dell'endometrio sono stati valutati al decimo o undicesimo giorno delle mestruazioni. Sono stati valutati i tassi di gravidanza chimica e clinica.
Il primo gruppo ha ricevuto 30 mg di pioglitazone al giorno;il secondo gruppo ha ricevuto un placebo a partire dal secondo giorno delle mestruazioni. Tra i giorni 3 e 7 del ciclo mestruale, a entrambi i gruppi sono stati somministrati 150 mg diclomifene citrato.Ultrasonografia transvaginale al giorno 10 o 11. Considerare la gonadotropina corionica umana (HCG) seguita dall'inseminazione intrauterina (IUI) nelle donne con spessore endometriale maggiore di 7 mm e follicoli maggiori di 16 mm.
Nel caso di un ritardo delle mestruazioni di 5 giorni, sono stati prelevati campioni di sangue per valutare i livelli di βHCG. Durante lo studio sono stati valutati gli effetti collaterali correlati al pioglitazone e il numero di follicoli superiori a 16 mm e lo spessore dell'endometrio. Infine, la stimolazione ovarica e i tassi di gravidanza sono stati valutati confrontato tra i gruppi.
La dimensione del campione è stata calcolata utilizzando il software PASS 11 ed è stato confrontato il numero medio di follicoli in ciascun gruppo. Per impostazione predefinita, gli errori di tipo 1 sono del 5% e gli errori di tipo 2 sono del 20%. Abbiamo stimato 22 pazienti per gruppo, ma a causa del potenziale logoramento, sono stati considerati 30 partecipanti per gruppo.
I dati sono stati inseriti nella versione 16 di SPSS. Inizialmente, le caratteristiche di ciascun gruppo sono state descritte con metodi statistici descrittivi, comprese le medie e le deviazioni standard per le variabili continue e le frequenze più numeriche per le variabili categoriali. Quindi, per confrontare le variabili quantitative nei due gruppi di studio, test t indipendenti o test di Mann-Whitney-U sono stati utilizzati dopo aver valutato la normalità utilizzando il test di Kolmogorov-Smirnov. Le variabili qualitative sono state confrontate utilizzando il test del chi quadrato. In tutte le statistiche, i valori P inferiori a 0,05 sono stati considerati livelli significativi .
Per quanto riguarda i criteri di inclusione, hanno partecipato allo studio 93 donne, 19 avevano criteri di esclusione e 13 hanno abbandonato. Trenta pazienti sono state classificate nel gruppo placebo e 31 nel gruppo di intervento. L'algoritmo CONSORT è mostrato in Figura 1. Le caratteristiche demografiche delle donne sono mostrato in Tabella 1. Non sono emerse differenze tra i gruppi in termini di caratteristiche demografiche e tipo di infertilità. L'età media del gruppo di intervento era 28,20±5,46 e quella del gruppo di controllo era 27,07±4,18 e la differenza non era statisticamente significativa .Tuttavia, l'indice di massa corporea (BMI) era più alto nel gruppo pioglitazone.
La tabella 2 riassume i risultati ecografici della paziente, come il numero di follicoli di medie dimensioni, il numero di follicoli grandi, la dimensione massima del follicolo e lo spessore dell'endometrio. Come mostrato nella tabella 2, la dimensione dei follicoli era nel gruppo ad eccezione del follicoli di media grandezza.
Le informazioni sugli esiti del trattamento di induzione dell'ovulazione, come il volume dell'ovulazione, i tassi di gravidanza chimica e clinica per ciclo, sono presentate nella Tabella 3. La stimolazione ovarica e i tassi di gravidanza non differivano tra i gruppi.
I risultati di questo studio hanno mostrato che c'era una differenza significativa nel numero di stimolazioni dell'ovulazione tra le pazienti trattate con pioglitazone. L'ecografia, eseguita il giorno 10 delle mestruazioni, ha mostrato un aumento significativo del numero medio di follicoli nel gruppo di intervento. I nostri risultati confermano i risultati di uno studio del 2012 sul ruolo del pioglitazone nell'induzione dell'ovulazione in pazienti iperinsulinemici con PCOS [12]. Morley et al. Un aumento dell'ovulazione è stato riportato anche in pazienti con PCOS che assumevano pioglitazone [13].
Non ci sono state differenze nei tassi di ovulazione e gravidanza tra i due gruppi di studio. Ciò può essere dovuto alla durata del pioglitazone utilizzato prima di iniziare il clomifene. Ota ha dimostrato che i risultati del 2008 hanno mostrato che 7 pazienti su 9 che avevano assunto pioglitazone per 12-30 settimane prima clomifene rimase incinta [14]. Lo studio di Kim del 2010 ha mostrato una significativa riduzione del numero di follicoli dopo la somministrazione di pioglitazone. Inoltre, nel suo studio, il gruppo pioglitazone aveva un tasso di gravidanza clinica più elevato, ma questa differenza non era statisticamente significativa. Questo risultato è in contrasto con i nostri risultati, ma può essere spiegato da criteri di selezione dei pazienti, compresi i pazienti resistenti al clomifene [15].
Ota ha mostrato che il pioglitazone potrebbe migliorare i tassi di gravidanza nelle pazienti con PCOS resistenti a clomifene e desametasone [14]. Sembra che i casi di PCOS con iperandrogenemia dovrebbero essere selezionati con maggiore attenzione. I pazienti nel programma Ota hanno diversi livelli di ormoni, che possono influenzare l'esito della trattamento con pioglitazone. Nel nostro studio, i livelli ormonali non differivano in modo significativo prima e dopo l'intervento.
Nel nostro studio, non ci sono state differenze significative nel numero di follicoli grandi e nello spessore dell'endometrio tra il gruppo di intervento e quello di controllo. Tuttavia, si è verificato un aumento significativo del numero di follicoli di medie dimensioni nel gruppo di intervento.
Nel presente studio, il gruppo di intervento aveva un BMI più elevato, il che significa che questo gruppo potrebbe avere maggiori probabilità di sviluppare iperinsulinemia e influenzare l'esito, sebbene questa differenza non fosse statisticamente significativa tra i due gruppi.
Nessuno dei nostri pazienti ha manifestato effetti collaterali. Non ci sono state variazioni statisticamente significative nei test di funzionalità epatica durante il periodo di studio.
Una delle principali limitazioni del nostro studio era che lo studio è stato progettato come un progetto caso-controllo, che ha portato a differenze di BMI tra i due gruppi. Pertanto, i risultati possono essere influenzati da questa differenza. Tuttavia, nessuno studio simile di questi due gruppi regime farmacologico è stato eseguito in pazienti nella nostra regione. Tuttavia, a causa dell'effetto del pioglitazone sulla resistenza all'insulina, sembra che i tassi di successo aumentino se i pazienti ricevono pioglitazone per un periodo di tempo più lungo prima di iniziare la dieta con clomifene. Pertanto, si raccomandano ulteriori ricerche per determinare il momento migliore per utilizzare pioglitazone.
Nonostante il maggior numero di follicoli nel gruppo pioglitazone, il nostro studio non ha mostrato differenze nella stimolazione ovarica e nei tassi di gravidanza tra i due gruppi.
In passato, infatti, abbiamo trattato efficacemente problemi specifici come l'infertilità, il sanguinamento da disfunzione uterina e l'irsutismo. Ora abbiamo l'opportunità (e anzi la responsabilità) di fornire interventi per prevenire o correggere alcune delle complicanze metaboliche dell'infertilità (che può avere un impatto significativo sulla salute generale nonché sulla qualità e quantità della vita).
Orario postale: 30-mar-2022
