排卵は不妊症の一般的な原因の1つです。多嚢胞性卵巣症候群(PCOS)は最も一般的な慢性無排卵障害です。私たちの知る限り、インスリン抵抗性はPCOSと有意に関連しています。したがって、PCOの患者では、ピオグリタゾンなどのインスリン感作薬があります。排卵を刺激するために使用することができます。
マシュハド医科大学の倫理委員会の承認を得た後、PCOSの61人の患者が包含/除外基準に従って研究に含まれました。患者は2つのグループに分けられました。最初のグループは30ミリグラム(mg)を摂取しました。ピオグリタゾンは、月経期間の2日目から毎日開始されます.2番目はプラセボを受け取りました.150mgのクエン酸クロミフェン月経周期の3日目から7日目まで投与されました。すべての女性に経膣超音波検査が行われ、成熟卵胞の場合は、ヒト絨毛性ゴナドトロピンの注射後に子宮内授精が行われました。各グループで排卵誘発と妊娠率が比較されました。
人口統計学的特性および不妊症の種類に関してグループ間に差はありませんでした。ボディマス指数はピオグリタゾングループで高かった(28.3±3.8対26.2±3.5、P値= 0.047)。卵胞サイズはグループ間で有意差はありませんでした(2.2 ±1.4対1.3±1.1、P値= 0.742)。妊娠率[4(12.9%)vs 4(13.3%)、P値=1]はグループ間で差がありませんでした。

ピオグリタゾン群では卵胞の数が多いにもかかわらず、私たちの研究では、卵巣刺激と妊娠率に違いは見られませんでした。
不妊症はカップルの約10〜15%に影響を及ぼします。女性の不妊症の30%は排卵障害によるものです[1]。多嚢胞性卵巣症候群(PCOS)は、慢性排卵障害に関連する最も明白で一般的な障害です[2]。人間医学学会およびアメリカ生殖医学会(ESHRE / ASRM)の診断基準では、PCOSの有病率は約15〜20%です[3]。
異常なリポタンパク質レベルはPCOS患者に典型的であり、総コレステロール(Chol)、トリグリセリド(TG)、低密度リポタンパク質(LDL)、高密度リポタンパク質(HDL)、およびアポトーシスAIが上昇します[4]、5、6]。報告された脂質の最も重要な変化はHDLの減少でした。高インスリン血症とインスリン抵抗性(IR)はPCOSで一般的です。Mustafaら。PCOSのエジプト人女性の約46%がIRを持っていることがわかりました[4、7]。ゴナドトロピン分泌とは独立した卵巣のステロイド産生IPCOS[1]。インスリン受容体とインスリン様成長因子-1(IGF-I)は卵巣間質細胞に存在します[5]。自己リン酸化の低下、インスリン受容体に関連する特定の障害-媒介性シグナル伝達は、PCOSの女性の50%で検出されます[3]。
異常な糖代謝は体重減少を大幅に改善します。体重減少は、アンドロゲン過剰症を軽減し、排卵機能を回復させる可能性があります[7]。インスリン抵抗性、カロリー制限、および体重減少のある肥満女性は、インスリン抵抗性の重症度を軽減します。一方、インスリン濃度の低下は、アンドロゲン産生を低下させます[8]。
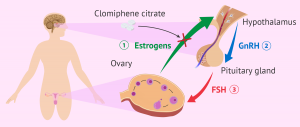
今日、クエン酸クロミフェンPCOSの女性の排卵誘発に推奨される治療法です。インスリン抵抗性は多嚢胞性卵巣症候群と有意に関連しているため、メトホルミンやベータチアゾリジンジオンなどのインスリン受容体感受性を高める薬がこれらの患者の治療に考慮されます。インスリンの治療抵抗性は、特にインスリン抵抗性の程度が高い肥満の女性において、排卵を誘発する可能性があります[9]。
インスリン抵抗性は、インスリンに対するグルコース反応の低下、それに続く高インスリン血症を意味し、トリグリセリドの上昇、HDLコレステロールの低下、耐糖能異常、および心血管リスクを引き起こします[10]。2型糖尿病の治療に使用されるピオグリタゾンは、末梢インスリン感受性に直接影響します。最近のいくつかの研究では、ピオグリタゾンが卵巣内間質血流を減少させることが示されています。PCOS患者の卵巣刺激とinvitro受精(IVF)の結果を改善するのに役立つ可能性があります。コフラーは、ピオグリタゾンが高インスリン血症患者の排卵を有意に誘発できることを示しました[11]。 。
これまで、患者の出生力に対するピオグリタゾンの効果を調べた研究はありません。したがって、インスリン消毒剤としてのピオグリタゾンは、PCOS患者の排卵率と妊娠率を改善する可能性があると仮定しました。この研究は、化学物質や臨床妊娠、およびPCOSの不妊女性における大きな濾胞の数。
マシャド医科大学は、2014年から2017年までのこのランダム化臨床試験研究を監督し、非確率的サンプリング法を使用して、不妊治療のためにミラッド不妊症センターに紹介された61人のPCOS患者を募集しました。マシャド医科大学の倫理委員会は、 「2014年3月15日」および書面によるインフォームドコンセントがすべての参加者から得られました。
選択基準は、正常な子宮卵管造影および精子造影を伴う18〜38歳の不妊症の女性でした。多嚢胞性卵巣症候群の診断は、上記の基準に基づくAES基準(Androgen Excess Society 2006)に基づいています:(1)多毛症またはアンドロゲン過剰症の症状(2) )卵巣機能障害は乏突起性卵巣症候群であるか、多嚢胞性卵巣は超音波によって頸部のレースのような外観と診断されます。(3)卵巣腫瘍、副腎腫瘍、下垂体腺腫などの二次的原因の促進多嚢胞性卵巣症候群は、月経周期が稀発月経である場合、または卵巣の末梢濾胞の数が9より2〜9mm多い場合に診断されます。フェリマン-ギャルウェイスケール。
慢性心血管疾患、慢性腎臓病、糖尿病、甲状腺疾患、および肺疾患の病歴のある患者は除外されました。

適格な患者を選択した後、コンピューターソフトウェアを使用した単純なランダムサンプリングによって2つのグループに分けられました。エンベロープ法を使用して、患者を研究グループにランダムに割り当てました。このようにして、乱数が封印されたエンベロープに入れられます。グループAにはピオグリタゾン30錠、mg、クロミフェン15錠が含まれ、グループBにはプラセボ30錠とクロミフェン15錠が投与され、患者は割り当てられた治療法を知らされていませんでした。
すべての患者は月経の2日目に経膣超音波検査を受け、20mmを超える卵巣嚢胞がなかった場合は研究に含まれました。
月経の10日目または11日目に中型および大型の卵胞の数と子宮内膜の厚さを評価しました。化学的および臨床的妊娠率を評価しました。
最初のグループは毎日30mgのピオグリタゾンを投与されました。2番目のグループは月経の2日目からプラセボを受け取りました。月経周期の3日目と7日目の間に、両方のグループに150mgのクエン酸クロミフェン.10日目または11日目の経膣超音波検査。子宮内膜の厚さが7mmを超え、卵胞が16 mmを超える女性では、ヒト絨毛性ゴナドトロピン(HCG)とそれに続く子宮内授精(IUI)を検討してください。
月経が5日遅れた場合は、βHCGレベルを評価するために血液サンプルを採取しました.16mmを超えるピオグリタゾン関連の副作用と卵胞数および子宮内膜の厚さを研究中に評価しました。グループ間で比較。
サンプルサイズはPASS11ソフトウェアを使用して計算され、各グループの卵胞の平均数が比較されました。デフォルトでは、タイプ1のエラーは5%、タイプ2のエラーは20%です。グループあたり22人の患者を推定しましたが、潜在的な理由によります。減少、グループごとに30人の参加者が考慮されました。
データはSPSSバージョン16に入力されました。最初に、各グループの特性は、連続変数の平均と標準偏差、カテゴリ変数の数値と頻度などの記述統計手法によって記述されました。次に、2つの研究グループの定量変数を比較します。コルモゴロフ-スミルノフ検定を使用して正常性を評価した後、独立したt検定またはマンホイットニー-U検定を使用しました。カイ二乗検定を使用して定性変数を比較しました。すべての統計で、0.05未満のP値は有意なレベルと見なされました。 。
選択基準に関しては、93人の女性が研究に参加し、19人が除外基準を持ち、13人が脱落しました.30人の患者がプラセボグループに分類され、31人が介入グループに分類されました。CONSORTアルゴリズムを図1に示します。女性の人口統計学的特徴は表1に示すように、人口統計学的特性と不妊のタイプに関してグループ間に差はありませんでした。介入群の平均年齢は28.20±5.46であり、対照群の平均年齢は27.07±4.18であり、その差は統計的に有意ではありませんでした。ただし、ボディマス指数(BMI)はピオグリタゾン群の方が高かった。
表2は、中型卵胞の数、大型卵胞の数、最大卵胞サイズ、子宮内膜の厚さなど、患者の超音波検査所見をまとめたものです。表2に示すように、卵胞のサイズは、中型の卵胞。
排卵量、化学的、およびサイクルあたりの臨床妊娠率などの排卵誘発治療の結果に関する情報を表3に示します。卵巣刺激および妊娠率はグループ間で差がありませんでした。
この研究の結果は、ピオグリタゾンで治療された患者の間で排卵刺激の数に有意差があることを示しました。月経の10日目に行われた超音波検査は、介入群の卵胞の平均数の有意な増加を示しました。 PCOSの高インスリン血症患者の排卵誘発におけるピオグリタゾンの役割に関する2012年の研究結果を確認してください[12]。Morleyら。ピオグリタゾンを服用しているPCOS患者でも排卵の増加が報告されています[13]。
2つの研究グループ間で排卵率と妊娠率に差はありませんでした。これは、クロミフェンを開始する前に使用されたピオグリタゾンの期間が原因である可能性があります。太田は、2008年の結果が12〜30週間前にピオグリタゾンを服用した9人の患者のうち7人を示したことを示しましたクロミフェンは妊娠しました[14]。キムの2010年の研究では、ピオグリタゾン投与後の卵胞数の有意な減少が示されました。さらに、彼の研究では、ピオグリタゾン群の臨床妊娠率は高かったが、この差は統計的に有意ではありませんでした。私たちの結果とは対照的ですが、クロミフェン耐性患者を含む患者選択基準によって説明することができます[15]。
太田は、ピオグリタゾンがクロミフェンとデキサメタゾンに耐性のあるPCOS患者の妊娠率を改善できることを示しました[14]。高アンドロゲン血症のPCOS症例はより慎重に選択する必要があるようです。太田プログラムの患者はホルモンのレベルが異なり、ピオグリタゾン治療。私たちの研究では、ホルモンレベルは介入の前後で有意差はありませんでした。
私たちの研究では、介入群と対照群の間で大きな卵胞の数と子宮内膜の厚さに有意差はありませんでしたが、介入群では中型の卵胞の数に有意な増加がありました。
本研究では、介入群のBMIが高かったため、この群は高インスリン血症を発症し、結果に影響を与える可能性が高い可能性がありますが、この差は2つの群間で統計的に有意ではありませんでした。
副作用を経験した患者はいませんでした。研究期間中、肝機能検査に統計的に有意な変化はありませんでした。
私たちの研究の主な制限は、研究がケースコントロールプロジェクトとして設計されたため、2つのグループ間でBMIに差が生じたため、結果がこの差の影響を受ける可能性があることでした。私たちの地域の患者さんには薬物療法が行われていますが、ピオグリタゾンはインスリン抵抗性に影響を与えるため、ピオグリタゾンを長期間服用してからクロミフェンダイエットを開始すると成功率が上がるようです。ピオグリタゾンを使用するのに最適な時期を決定します。
ピオグリタゾン群では卵胞の数が多いにもかかわらず、私たちの研究では、2つの群の間で卵巣刺激と妊娠率に差は見られませんでした。
実際、私たちは過去に不妊症、子宮機能障害からの出血、多毛症などの特定の問題を効果的に治療してきましたが、今では不妊症の代謝合併症のいくつかを予防または修正するための介入を提供する機会(そして実際に責任)があります(全体的な健康だけでなく、生活の質と量にも大きな影響を与える可能性があります)。
投稿時間:2022年3月30日
