عفونت کرمی منتقل شده از خاک (STH) مدتهاست که یک مشکل بهداشت عمومی مهم در فیلیپین بوده است. در این بررسی، وضعیت فعلی عفونت STH را در آنجا توصیف می کنیم و اقدامات کنترلی برای کاهش بار STH را برجسته می کنیم.

یک برنامه سراسری تجویز داروی انبوه STH (MDA) در سال 2006 راه اندازی شد، اما شیوع کلی STH در فیلیپین همچنان بالا است و از 24.9٪ تا 97.4٪ متغیر است. ادامه افزایش شیوع ممکن است به دلیل چالش های مرتبط با اجرای MDA باشد. از جمله عدم آگاهی از اهمیت درمان منظم، سوء تفاهم در مورد استراتژی های MDA، عدم اعتماد به داروهای مورد استفاده، ترس از عوارض جانبی، و بی اعتمادی عمومی به برنامه های دولتی. برنامه های آب، بهداشت و بهداشت (WASH) موجود در حال حاضر در جوامع [به عنوان مثال، برنامه های جامع بهداشتی تحت رهبری جامعه (CLTS) که توالت ارائه می کند و یارانه ساخت توالت را ارائه می دهد] و مدارس [به عنوان مثال، طرح شستشوی مدارس (WINS)]، اما اجرای مداوم برای دستیابی به نتایج مطلوب مورد نیاز است. با وجود گسترده بودن آموزش WASH در مدارس، ادغام STH به عنوان یک بیماری و یک موضوع جامعه در برنامه درسی عمومی ابتدایی فعلی ناکافی است. ارزیابی مداوماین برنامه برای برنامه یکپارچه کنترل هلمینت (IHCP) که در حال حاضر در کشور وجود دارد، مورد نیاز خواهد بود که بر بهبود بهداشت و بهداشت، آموزش بهداشت و شیمی درمانی پیشگیرانه تمرکز دارد. پایداری این برنامه همچنان یک چالش است.
علیرغم تلاشهای عمده برای کنترل عفونت STH در فیلیپین در دو دهه گذشته، شیوع مداوم STH در سراسر کشور گزارش شده است، که احتمالاً به دلیل پوشش کمتر از حد مطلوب MDA و محدودیتهای برنامههای WASH و آموزش بهداشت است.تحویل پایدار یک رویکرد کنترل یکپارچه همچنان نقش کلیدی در کنترل و حذف STH در فیلیپین ایفا خواهد کرد.
عفونتهای کرمی منتقله از خاک (STH) همچنان یک مشکل جدی بهداشت عمومی در سراسر جهان است، با عفونت تخمینی بیش از 1.5 میلیارد نفر [1]. STH بر جوامع فقیر تأثیر میگذارد که مشخصه آن دسترسی ضعیف به آب کافی، بهداشت و بهداشت (WASH) است [2]. ، 3];و در کشورهای کم درآمد بسیار شایع است و بیشتر عفونت ها در بخش هایی از آسیا، آفریقا و آمریکای لاتین رخ می دهد. حساس ترین، با بیشترین شیوع و شدت عفونت. داده های موجود نشان می دهد که بیش از 267.5 میلیون PSAC و بیش از 568.7 میلیون SAC در مناطقی با انتقال شدید STH زندگی می کنند و به شیمی درمانی پیشگیرانه نیاز دارند [5]. بار جهانی STH برآورد شده است. به 19.7-3.3 میلیون سال عمر با ناتوانی تعدیل شده (DALYs) [6، 7].
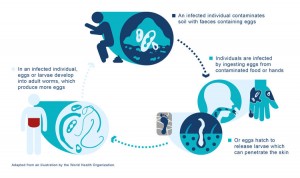
عفونت STH ممکن است منجر به کمبودهای تغذیه ای و اختلال در رشد جسمی و شناختی، به ویژه در کودکان شود [8]. عفونت STH با شدت بالا باعث تشدید عوارض می شود [9،10،11]. پلی پارازیتیسم (عفونت با انگل های متعدد) نیز نشان داده شده است که مرتبط است. با مرگ و میر بیشتر و افزایش حساسیت به سایر عفونت ها [10، 11]. اثرات نامطلوب این عفونت ها نه تنها بر سلامتی بلکه بر بهره وری اقتصادی نیز تأثیر می گذارد [8، 12].
فیلیپین کشوری با درآمد کم و متوسط است. در سال 2015، حدود 21.6٪ از 100.98 میلیون جمعیت فیلیپین زیر خط فقر ملی زندگی می کردند [13]. همچنین برخی از بالاترین شیوع STH در جنوب شرقی آسیا را دارد [14] داده های 2019 از پایگاه داده های شیمی درمانی پیشگیرانه WHO نشان می دهد که تقریباً 45 میلیون کودک در معرض خطر عفونت هستند که نیاز به درمان پزشکی دارند [15].
اگرچه چندین ابتکار بزرگ برای کنترل یا قطع انتقال آغاز شده است، STH همچنان در فیلیپین بسیار رایج است [16]. در این مقاله، ما یک نمای کلی از وضعیت فعلی عفونت STH در فیلیپین ارائه می کنیم.برجسته کردن تلاشهای کنترلی جاری و گذشته، مستندسازی چالشها و مشکلات اجرای برنامه، ارزیابی تأثیر آن بر کاهش بار STH، و ارائه دیدگاههای احتمالی برای کنترل کرمهای روده. در دسترس بودن این اطلاعات میتواند مبنایی برای برنامهریزی و اجرای برنامهها فراهم کند. برنامه کنترل پایدار STH در کشور
این بررسی بر روی چهار انگل رایج STH متمرکز است - کرم گرد، Trichuris trichiura، Necator americanus و Ancylostoma duodenale. اگرچه Ancylostoma ceylanicum به عنوان یک گونه مهم کرم قلابدار مشترک بین انسان و دام در جنوب شرقی آسیا در حال ظهور است، اطلاعات محدودی در حال حاضر در فیلیپین در دسترس است و مورد بحث قرار نخواهد گرفت. اینجا.
اگرچه این یک مرور سیستماتیک نیست، روش مورد استفاده برای بررسی ادبیات به شرح زیر است. ما برای مطالعات مرتبطی که شیوع STH را در فیلیپین گزارش میکند با استفاده از پایگاههای داده آنلاین PubMed، Scopus، ProQuest و Google Scholar جستجو کردیم. کلمات زیر عبارتند از: به عنوان کلمات کلیدی در جستجو استفاده می شود: ("Helminthiases" یا کرم های خاکی" یا "STH" یا "Ascaris lumbricoides" یا "Trichuris trichiura" یا "Ancylostoma spp." یا "Necator americanus" یا "Roundworm" یا "Whichworm" یا "کرم قلابدار") و ("اپیدمیولوژی") و ("فیلیپین").محدودیتی در سال انتشار وجود ندارد.مقالاتی که با معیارهای جستجو شناسایی شده بودند، در ابتدا با عنوان و محتوای چکیده غربالگری شدند، آنهایی که برای حداقل سه مقاله با شیوع یا شدت یکی از STH ها بررسی نشده بودند، حذف شدند.غربالگری متن کامل شامل مطالعات مشاهدهای (مقطعی، مورد شاهدی، طولی/کوهورت) یا کارآزماییهای کنترلشده بود که شیوع خط پایه را گزارش میکرد.استخراج داده ها شامل منطقه مورد مطالعه، سال مطالعه، سال انتشار مطالعه، نوع مطالعه (مقطعی، مورد شاهدی، یا طولی/کوهورت)، حجم نمونه، جمعیت مورد مطالعه، شیوع و شدت هر STH و روش مورد استفاده برای تشخیص بود.
بر اساس جستجوهای ادبیات، در مجموع 1421 رکورد توسط جستجوهای پایگاه داده شناسایی شد [PubMed (n = 322).محدوده (n = 13)؛ProQuest (n = 151) و Google Scholar (n = 935)]. در مجموع 48 مقاله بر اساس بررسی عنوان غربال شد، 6 مقاله حذف شدند و در مجموع 42 مقاله در نهایت در ترکیب کیفی قرار گرفتند (شکل 1). ).
از دهه 1970، مطالعات متعددی در فیلیپین برای تعیین شیوع و شدت عفونت STH انجام شده است. جدول 1 خلاصه ای از مطالعات شناسایی شده را نشان می دهد. تفاوت در روش های تشخیصی STH در بین این مطالعات در طول زمان با فرمالین مشهود بود. روش غلظت اتر (FEC) اغلب در روزهای اولیه (1998-1970) مورد استفاده قرار می گرفت. با این حال، تکنیک کاتو کاتز (KK) به طور فزاینده ای در سال های بعد مورد استفاده قرار گرفت و به عنوان روش تشخیصی اولیه برای نظارت بر روش های کنترل STH در کشور استفاده شد. نظرسنجی ها
همانطور که توسط مطالعات انجام شده از دهه 1970 تا 2018 نشان داده شده است، عفونت STH یک مشکل بهداشت عمومی مهم در فیلیپین بوده و هست. بالاترین شیوع عفونت در PSAC و SAC ثبت شده است [17]. این گروه های سنی در معرض خطر بیشتری هستند زیرا این کودکان اغلب در محیط های بیرونی در معرض STH هستند.
از نظر تاریخی، قبل از اجرای برنامه یکپارچه کنترل هلمینت (IHCP) وزارت بهداشت، شیوع هر گونه عفونت STH و عفونت شدید در کودکان 1-12 ساله به ترتیب از 48.6-66.8٪ تا 9.9-67.4٪ بود.
داده های STH از نظرسنجی ملی شیستوزومیازیس در تمام سنین از سال 2005 تا 2008 نشان داد که عفونت STH در سه منطقه جغرافیایی اصلی کشور گسترده بود، با A. lumbricoides و T. trichiura به ویژه در Visayas [16].
در سال 2009، ارزیابیهای بعدی بررسیهای ملی شیوع STH در سال 2004 [20] و 2006 [21] برای ارزیابی تأثیر IHCP [26] انجام شد. شیوع هر STH در PSAC 43.7٪ بود (66٪ در سال 2004). بررسی) و 44.7٪ در SAC (54٪ در بررسی 2006) [26]. این ارقام به طور قابل توجهی کمتر از موارد گزارش شده در دو نظرسنجی قبلی است. نرخ عفونت با شدت بالا STH در PSAC در سال 2009 22.4٪ بود (قابل مقایسه با نظرسنجی سال 2004، زیرا شیوع کلی عفونت های شدید گزارش نشده بود) و 19.7٪ در SAC (در مقایسه با 23.1٪ در بررسی 2006)، کاهش 14٪ [26]. علیرغم کاهش آشکار در شیوع عفونت، شیوع تخمینی STH در جمعیت های PSAC و SAC به هدف تعریف شده توسط WHO در سال 2020 مبنی بر شیوع تجمعی کمتر از 20٪ و نرخ عفونت شدید STH کمتر از 1٪ برای نشان دادن کنترل عوارض [27، 48] نرسیده است.
سایر مطالعات با استفاده از بررسی های انگلی شناسی انجام شده در مقاطع زمانی متعدد (2006-2011) برای نظارت بر تأثیر MDA مدرسه در SAC روندهای مشابهی را نشان دادند [22، 28، 29]. نتایج این بررسی ها نشان داد که شیوع STH پس از چندین دور MDA کاهش یافت. ;با این حال، هر گونه STH (محدوده، 44.3٪ تا 47.7٪) و عفونت شدید (محدوده، 14.5٪ تا 24.6٪) در بررسی های بعدی گزارش شده است. شیوع کلی بیماری همچنان بالا است [22، 28، 29]، که دوباره نشان می دهد که شیوع هنوز به سطح هدف کنترل بروز تعریف شده توسط WHO کاهش نیافته است (جدول 1).
دادههای سایر مطالعات پس از معرفی IHCP در فیلیپین در سالهای 2007-2018، شیوع مداوم STH در PSAC و SAC را نشان داد (جدول 1) [30،31،32،33،34،35،36،37،38، 39. ]. شیوع هر STH گزارش شده در این مطالعات از 24.9٪ تا 97.4٪ (با KK)، و شیوع عفونت های متوسط تا شدید بین 5.9٪ تا 82.6٪ بود.lumbricoides و T. trichiura با شیوع 15.8-84.1٪ تا 7.4-94.4٪، به ترتیب شایع ترین STH ها باقی می مانند، در حالی که کرم های قلاب دار تمایل به شیوع کمتری دارند، از 1.2٪ تا 25.3٪ [30،33، 32،333، 32،33، 32، 33، 33، 33، 32، 33، 13، 13، 13، 13، 13، 13، 13). ,34,35,36,37,38,39] (جدول 1). با این حال، در سال 2011، یک مطالعه با استفاده از واکنش زنجیره ای پلیمراز کمی و زمان واقعی تشخیصی مولکولی (qPCR) شیوع کرم قلابدار (Ancylostoma spp.) را 48.1 نشان داد. % [45]. عفونت همزمان افراد با A. lumbricoides و T. trichiura نیز اغلب در چندین مطالعه مشاهده شده است [26، 31، 33، 36، 45].
روش KK توسط WHO به دلیل سهولت استفاده در میدان و هزینه کم [46]، عمدتاً برای ارزیابی برنامه های درمانی دولتی برای کنترل STH توصیه می شود. با این حال، تفاوت هایی در شیوع STH بین KK و سایر تشخیص ها گزارش شده است. یک مطالعه در سال 2014 در استان لاگونا، هر گونه عفونت STH (33.8٪ برای KK در مقابل 78.3٪ برای qPCR)، A. lumbricoides (20.5٪ KK در مقابل 60.8٪ برای qPCR) و T. trichiura (KK 23.6٪ در مقابل 38.8٪ برای qPCR). عفونت کرم قلابدار نیز وجود دارد [6.8٪ شیوع.شامل Ancylostoma spp. (4.6٪) و N. americana (2.2٪) با استفاده از qPCR تشخیص داده شد و با KK منفی ارزیابی شد [36]. شیوع واقعی عفونت کرم قلابدار ممکن است تا حد زیادی دست کم گرفته شود زیرا لیز سریع تخم های کرم قلابدار نیاز به چرخش سریع دارد. برای آماده سازی و خواندن اسلاید KK [36،45،47]، فرآیندی که اغلب در شرایط مزرعه به سختی به دست می آید.
استراتژی اصلی برای کنترل STH که توسط WHO حمایت می شود بر شیمی درمانی پیشگیرانه انبوه متمرکز استآلبندازولیا مبندازول در گروه های پرخطر، با هدف درمان حداقل 75 درصد از PSAC و SAC تا سال 2020 [48]. قبل از راه اندازی اخیر نقشه راه بیماری های استوایی نادیده گرفته شده (NTDs) تا سال 2030، WHO توصیه کرد که PSAC، SAC و زنان در سنین باروری (15 تا 49 سال، از جمله آنهایی که در سه ماهه دوم و سوم هستند) مراقبت های معمول را دریافت می کنند [49]. علاوه بر این، این دستورالعمل شامل کودکان خردسال (23-12 ماه) و دختران نوجوان (10-19 سال) می شود. 49]، اما توصیههای قبلی را برای درمان بزرگسالان پرخطر شغلی حذف نمیکند [50]. WHO MDA سالانه را برای کودکان خردسال، PSAC، SAC، دختران نوجوان و زنان در سنین باروری در مناطقی با شیوع STH بین 20 تا 50 توصیه میکند. در زنان باردار، فواصل درمانی مشخص نشده است [49]. WHO علاوه بر شیمی درمانی پیشگیرانه، بر آب، بهداشت و بهداشت (WASH) به عنوان یک جزء مهم کنترل STH تاکید کرده است. 48، 49].
IHCP در سال 2006 راه اندازی شد تا راهنمایی های سیاستی برای کنترل STH و سایر عفونت های کرمی ارائه کند [20، 51]. این پروژه از استراتژی کنترل STH تایید شده توسط WHO پیروی می کند.آلبندازولیا شیمی درمانی مبندازول به عنوان استراتژی اصلی برای کنترل STH، کودکان 1-12 ساله و سایر گروه های پرخطر مانند زنان باردار، زنان نوجوان، کشاورزان، دست اندرکاران غذا و افراد بومی را هدف قرار می دهد. برنامه های کنترلی نیز با نصب آب تکمیل می شود. و امکانات بهداشتی و نیز ارتقاء سلامت و روش های آموزش [20، 46].
MDA نیمهسالانه PSAC عمدتاً توسط واحدهای بهداشتی محلی (روستا)، کارکنان بهداشتی آموزشدیده و کارکنان مراقبت روزانه در محیطهای اجتماعی بهعنوان Garantisadong Pambata یا «کودکان سالم» (یک پروژه ارائه بسته) از خدمات بهداشتی PSAC انجام میشود. در حالی که MDA SAC توسط وزارت آموزش (DepEd) نظارت و اجرا می شود [20]. MDA در مدارس ابتدایی دولتی توسط معلمان تحت راهنمایی کارکنان بهداشت در سه ماهه اول و سوم هر سال تحصیلی اداره می شود [20]. در سال 2016، وزارت بهداشت دستورالعمل های جدیدی را برای گنجاندن کرم زدایی در مدارس متوسطه (کودکان زیر 18 سال) صادر کرد [52].
اولین MDA ملی شش ماهه در کودکان 1-12 ساله در سال 2006 انجام شد [20] و پوشش کرم زدایی 82.8 درصد از 6.9 میلیون PSAC و 31.5 درصد از 6.3 میلیون SAC را گزارش کرد [53]. تا سال 2014 (محدوده 59.5٪ تا 73.9٪)، رقمی به طور مداوم کمتر از معیار توصیه شده توسط WHO 75٪ [54]. پوشش کم کرم زدایی ممکن است به دلیل عدم آگاهی از اهمیت درمان معمول [55]، درک نادرست MDA باشد. استراتژیها [56، 57]، عدم اعتماد به داروهای مورد استفاده [58] و ترس از عوارض جانبی [55، 56، 58، 59، 60]. ترس از نقایص مادرزادی به عنوان یکی از دلایل امتناع زنان باردار از درمان STH گزارش شده است. [61].علاوه بر این، مسائل تامین و تدارکات داروهای MDA به عنوان کمبودهای عمده در اجرای MDA در سراسر کشور شناسایی شده است [54].
در سال 2015، DOH با DepEd برای میزبانی افتتاحیه روز ملی کرم زدایی مدارس (NSDD) همکاری کرد، که هدف آن اخراج تقریباً 16 میلیون SAC (کلاس های 1 تا 6) ثبت نام شده در تمام مدارس ابتدایی دولتی در یک روز است [62]. ابتکار عمل مبتنی بر نرخ پوشش ملی کرمزدایی به میزان 81 درصد، بیشتر از سالهای گذشته بود. افزایش گزارش عوارض جانبی پس از MDA (AEFMDA) در شبه جزیره زامبوانگا، میندانائو [63]. با این حال، یک مطالعه مورد-شاهدی نشان داد که یک مورد AEFMDA با سابقه قبلی کرم زدایی همراه بود [63].
در سال 2017، وزارت بهداشت واکسن جدید دنگی را معرفی کرد و آن را در اختیار حدود 800000 دانش آموز قرار داد. در دسترس بودن این واکسن نگرانی های ایمنی قابل توجهی را ایجاد کرده و منجر به افزایش بی اعتمادی به برنامه های DOH، از جمله برنامه MDA شده است [64، 65]. در نتیجه پوشش آفات از 81 و 73 درصد PSAC و SAC در سال 2017 به 63 درصد و 52 درصد در سال 2018 و به 60 درصد و 59 درصد در سال 2019 کاهش یافت [15].
علاوه بر این، با توجه به همهگیری جهانی COVID-19 (بیماری کروناویروس 2019)، وزارت بهداشت یادداشت شماره 2020-0260 یا دستورالعمل موقت برای طرحهای یکپارچه کنترل هلمینت و طرحهای کنترل و حذف شیستوزومیازیس در طول کووید- را صادر کرده است. 19 Pandemic 》» 23 ژوئن 2020، MDA را تا اطلاع ثانوی به حالت تعلیق درآورد.به دلیل تعطیلی مدارس، جامعه به طور معمول کودکان 1-18 ساله را کرم زدایی می کند، دارو را از طریق بازدید از خانه به خانه یا مکان های ثابت توزیع می کند، در حالی که فاصله فیزیکی را حفظ می کند و اقدامات مناسب پیشگیری و کنترل عفونت COVID-19-19 را هدف قرار می دهد [66].با این حال، محدودیتها در رفت و آمد مردم و اضطراب عمومی به دلیل همهگیری COVID-19 ممکن است منجر به کاهش پوشش درمانی شود.
WASH یکی از مداخلات کلیدی برای کنترل STH است که توسط IHCP [20، 46] مشخص شده است. این برنامه ای است که چندین سازمان دولتی از جمله وزارت بهداشت، وزارت امور داخله و دولت محلی (DILG)، واحدهای دولت محلی را درگیر می کند. LGU) و وزارت آموزش و پرورش. برنامه WASH جامعه شامل تهیه آب سالم، به رهبری ادارات دولتی محلی، با حمایت DILG [67]، و بهبود بهداشتی که توسط DOH با کمک ادارات دولتی محلی، ارائه توالت و یارانه برای ساخت توالت [68، 69] ]. در همین حال، برنامه WASH در مدارس ابتدایی دولتی توسط وزارت آموزش و پرورش با همکاری وزارت بهداشت نظارت می شود.
آخرین دادههای سازمان آمار فیلیپین (PSA) نظرسنجی ملی سلامت جمعیت در سال 2017 نشان میدهد که 95 درصد از خانوادههای فیلیپینی آب آشامیدنی را از منابع آب بهبودیافته تأمین میکنند که بیشترین سهم (43 درصد) از آب بطریشده و تنها 26 درصد از منابع لولهکشی است. یک چهارم خانواده های فیلیپینی هنوز از امکانات بهداشتی نامناسب استفاده می کنند [70].تقریباً 4.5٪ از جمعیت به طور آشکار مدفوع می کنند، که این عمل در مناطق روستایی (6٪) دو برابر بیشتر از مناطق شهری (3٪) است [70].
گزارشهای دیگر حاکی از آن است که ارائه تسهیلات بهداشتی به تنهایی استفاده از آنها را تضمین نمیکند، و همچنین شیوههای بهداشتی و بهداشتی را بهبود نمیبخشد [32، 68، 69]. در میان خانوادههای بدون توالت، بیشترین دلایل ذکر شده برای عدم بهبود بهداشت شامل موانع فنی است (به عنوان مثال، کمبود فضا در خانه برای توالت یا سپتیک تانک در اطراف خانه و سایر عوامل جغرافیایی مانند شرایط خاک و نزدیکی به آبراه ها)، مالکیت زمین و کمبود بودجه [71، 72].
در سال 2007، وزارت بهداشت فیلیپین از طریق برنامه توسعه سلامت پایدار آسیای شرقی یک رویکرد بهداشت کامل تحت رهبری جامعه (CLTS) را اتخاذ کرد. اجابت مزاج، حصول اطمینان از استفاده همگان از توالت های بهداشتی، شستن مکرر و صحیح دست ها، بهداشت آب و غذا، دفع ایمن حیوانات و فضولات دام، و ایجاد و نگهداری محیطی پاک و ایمن [68، 69]. برای اطمینان از پایداری محیط زیست با رویکرد CLTS، وضعیت ODF روستا باید به طور مداوم حتی پس از پایان فعالیت های CLTS کنترل شود. با این حال، چندین مطالعه شیوع بالای STH را در جوامعی که پس از اجرای CLTS به وضعیت ODF دست یافته اند نشان داده است [32، 33]. ممکن است دلیل این باشد. عدم استفاده از امکانات بهداشتی، از سرگیری مجدد اجابت مزاج باز و پوشش کم MDA [32].
برنامههای WASH که در مدارس اجرا میشوند از سیاستهای منتشر شده توسط DOH و DepEd پیروی میکنند. در سال 1998، وزارت بهداشت کد بهداشت فیلیپین قوانین و مقررات اجرای خدمات بهداشتی و درمانی مدارس (IRR) (PD No. 856) را صادر کرد [74]. این IRR ضوابط و مقررات مربوط به بهداشت مدارس و بهداشت رضایت بخش، از جمله توالت، منابع آب و نگهداری و نگهداری از این تأسیسات را تعیین می کند [74]. با این حال، ارزیابی ها از اجرای برنامه توسط وزارت آموزش و پرورش در استان های منتخب نشان می دهد که دستورالعمل ها به طور دقیق اجرا نمی شود و حمایت بودجه کافی نیست [57، 75، 76، 77]. بنابراین، نظارت و ارزیابی برای تضمین پایداری اجرای برنامه WASH توسط وزارت آموزش حیاتی است.
علاوه بر این، برای نهادینه کردن عادات خوب بهداشتی برای دانشآموزان، وزارت آموزش و پرورش دستور اداره (DO) شماره 56، ماده 56.2009 را با عنوان «ساخت فوری تأسیسات آب و شستشوی دست در کلیه مدارس برای جلوگیری از آنفولانزای A (H1N1)» و DO No صادر کرده است. 65، s.2009 تحت عنوان "برنامه مراقبت بهداشتی ضروری (EHCP) برای کودکان مدرسه ای" [78، 79]. در حالی که اولین برنامه برای جلوگیری از گسترش H1N1 طراحی شده بود، این نیز به کنترل STH مربوط می شود. دومی از رویکرد مناسب مدرسه پیروی می کند و بر سه مداخله بهداشتی مدرسه مبتنی بر شواهد تمرکز دارد: شستن دست ها با صابون، مسواک زدن با خمیر دندان حاوی فلوراید به عنوان یک فعالیت روزانه گروهی، و MDA دوسالانه STH [78، 80]. در سال 2016، EHCP اکنون در برنامه WASH In Schools (WINS) ادغام شده است. گسترش یافت و شامل تأمین آب، بهداشت، نگهداری و آماده سازی مواد غذایی، بهبود بهداشت (به عنوان مثال، مدیریت بهداشت قاعدگی)، کرم زدایی، و آموزش بهداشت شد [79].
اگرچه به طور کلی WASH در برنامه های درسی مدارس ابتدایی گنجانده شده است [79]، گنجاندن عفونت STH به عنوان یک بیماری و مشکل بهداشت عمومی هنوز وجود ندارد. مطالعه اخیر در مدارس ابتدایی دولتی منتخب در استان کاگایان گزارش داد که آموزش بهداشت مرتبط با WASH قابل اجرا برای همه دانش آموزان بدون در نظر گرفتن سطح پایه و نوع مدرسه، و همچنین در چندین موضوع ادغام شده و به طور گسترده مورد استفاده قرار می گیرد.اطلاع رسانی (یعنی مواد ترویج کننده آموزش بهداشت به صورت بصری در کلاس های درس، مناطق WASH و در سرتاسر مدرسه ارائه می شود) [57]. با این حال، همان مطالعه نشان داد که معلمان باید در مورد STH و کرم زدایی آموزش ببینند تا درک خود را از انگل ها عمیق تر کنند و بهتر کنند. STH را به عنوان یک موضوع بهداشت عمومی درک کنید، از جمله: موضوعات مربوط به انتقال STH، خطر عفونت، خطر عفونت باعث اجابت مزاج باز پس از کرم و الگوهای عفونت مجدد در برنامه درسی مدرسه معرفی شد [57].
مطالعات دیگر همچنین رابطه بین آموزش بهداشت و پذیرش درمان را نشان دادهاند [56، 60] که نشان میدهد افزایش آموزش بهداشت و ارتقاء (برای بهبود دانش STH و اصلاح تصورات غلط MDA در مورد درمان و مزایا) میتواند مشارکت و پذیرش درمان MDA را افزایش دهد [56]. 60].
علاوه بر این، اهمیت آموزش بهداشت در تأثیرگذاری بر رفتارهای مرتبط با بهداشت به عنوان یکی از مؤلفه های کلیدی اجرای WASH شناسایی شده است [33، 60]. همانطور که مطالعات قبلی نشان داده است، اجابت مزاج در باز لزوماً به دلیل عدم دسترسی به توالت نیست. 32، 33]. عواملی مانند عادات اجابت مزاج باز و عدم استفاده از امکانات بهداشتی ممکن است بر نتایج اجابت مزاج باز تأثیر بگذارد [68، 69]. در مطالعه دیگری، بهداشت ضعیف با خطر بالاتر بی سوادی عملکردی در بین SACها در ویزایا مرتبط بود. 81]. بنابراین، گنجاندن راهبردهای آموزش بهداشت و ارتقاء با هدف بهبود عادات روده و بهداشت، و همچنین پذیرش و استفاده مناسب از این زیرساختهای بهداشتی، باید برای حفظ جذب مداخلات WASH ادغام شود.
دادههای جمعآوریشده در دو دهه گذشته نشان میدهد که با وجود تلاشهای مختلف دولت فیلیپین، شیوع و شدت عفونت STH در بین کودکان زیر 12 سال در فیلیپین همچنان بالا است. موانع و چالشهای پیش روی مشارکت MDA و پیروی از درمان باید وجود داشته باشد. برای اطمینان از پوشش بالای MDA شناسایی شده است. همچنین باید اثربخشی دو دارویی که در حال حاضر در برنامه کنترل STH استفاده می شود (آلبندازول و مبندازول) مورد توجه قرار گیرد، زیرا در برخی از مطالعات اخیر در فیلیپین، عفونت های T. trichiura به طور نگران کننده ای گزارش شده است [33, 34، 42]. گزارش شده است که این دو دارو در برابر T. trichiura کمتر مؤثر هستند، با نرخ درمان ترکیبی 30.7٪ و 42.1٪ برایآلبندازولو مبندازول به ترتیب و 49.9% و 66.0% کاهش در تخم ریزی [82]. با توجه به اینکه این دو دارو حداقل اثرات درمانی دارند، این می تواند پیامدهای مهمی در مناطقی که تریکوموناها بومی هستند داشته باشد. شیمی درمانی در کاهش سطح عفونت و کاهش عفونت موثر بود. بار کرم در افراد آلوده کمتر از آستانه بروز است، اما اثربخشی در میان گونه های STH متفاوت است. به ویژه، داروهای موجود از عفونت مجدد جلوگیری نمی کنند، که می تواند بلافاصله پس از درمان رخ دهد. بنابراین، داروهای جدید و استراتژی های ترکیبی دارو ممکن است در آینده مورد نیاز باشد [83] .
در حال حاضر، هیچ درمان اجباری MDA برای بزرگسالان در فیلیپین وجود ندارد. IHCP فقط بر روی کودکان 1-18 ساله و همچنین کرم زدایی انتخابی سایر گروه های پرخطر مانند زنان باردار، زنان نوجوان، کشاورزان، مواد غذایی، تمرکز دارد. و جمعیتهای بومی [46]. با این حال، مدلهای ریاضی اخیر [84،85،86] و بررسیهای سیستماتیک و متاآنالیزها [87] نشان میدهند که گسترش برنامههای کرمزدایی در سطح جامعه برای پوشش همه گروههای سنی ممکن است شیوع STH را کاهش دهد. جمعیتهای پرخطر.- گروههایی از دانشآموزان در معرض خطر. با این حال، افزایش MDA از تجویز داروی هدفمند به کل جامعه ممکن است پیامدهای اقتصادی مهمی برای برنامههای کنترل STH داشته باشد، زیرا نیاز به افزایش منابع است. با این وجود، یک درمان انبوه مؤثر کمپین فیلاریازیس لنفاوی در فیلیپین بر امکان سنجی ارائه درمان در سطح جامعه تاکید می کند [52].
از آنجایی که کمپینهای MDA مبتنی بر مدرسه علیه STH در سرتاسر فیلیپین به دلیل همهگیری مداوم COVID-19 متوقف شده است، انتظار میرود که عفونتهای STH تجدید حیات کنند. به عنوان یک مشکل بهداشت عمومی (EPHP) تا سال 2030 (تعریف شده به عنوان دستیابی به شیوع کمتر از 2٪ عفونت های با شدت متوسط تا بالا در SAC [88] ) ممکن است قابل دستیابی نباشد، اگرچه استراتژی های کاهش برای جبران دورهای از دست رفته MDA ( به عنوان مثال، پوشش MDA بالاتر، بیش از 75٪، سودمند خواهد بود [89]. بنابراین، استراتژی های کنترل پایدارتری برای افزایش MDA برای مبارزه با عفونت STH در فیلیپین به فوریت مورد نیاز است.
علاوه بر MDA، اختلال انتقال مستلزم تغییر در رفتارهای بهداشتی، دسترسی به آب سالم و بهبود بهداشت از طریق برنامههای موثر WASH و CLTS است. با این حال، تا حدودی ناامیدکننده است، گزارشهایی از امکانات بهداشتی کم استفاده ارائه شده توسط دولتهای محلی در برخی جوامع وجود دارد که منعکس کننده چالشها در اجرای WASH [68، 69، 71، 72]. علاوه بر این، شیوع بالای STH در جوامعی گزارش شد که به دلیل از سرگیری رفتار اجابت مزاج باز و پوشش کم MDA، به وضعیت ODF پس از اجرای CLTS دست یافتند [32]. ایجاد دانش و آگاهی از STH و بهبود شیوههای بهداشتی راههای مهمی برای کاهش خطر ابتلا به عفونت هستند و اساساً مکملهای کمهزینه برای برنامههای MDA و WASH هستند.
آموزش بهداشت ارائه شده در مدارس ممکن است به تقویت و بهبود دانش عمومی و آگاهی از STH در بین دانش آموزان و والدین کمک کند، از جمله مزایای درک شده از کرم زدایی. برنامه "عینک جادویی" نمونه ای از یک مداخله آموزش بهداشت بسیار موفق اخیر در مدارس است. یک مداخله کارتونی کوتاه است که برای آموزش دانشآموزان در مورد عفونت و پیشگیری از STH طراحی شده است، و اثبات اصولی را ارائه میدهد که آموزش بهداشت میتواند دانش را بهبود بخشد و رفتار مربوط به عفونت STH را تحت تأثیر قرار دهد [90]. این روش برای اولین بار در دانشآموزان دبستانی چینی در هونان استفاده شد. استان، و بروز عفونت STH در مدارس مداخله در مقایسه با مدارس شاهد 50% کاهش یافت (نسبت شانس = 0.5، 95% فاصله اطمینان: 0.35-0.7، P <0.0001). 90]. در فیلیپین [91] و ویتنام.و در حال حاضر برای منطقه مکونگ پایین، از جمله سازگاری آن با عفونت سرطان زا کبد Opisthorchis در حال توسعه است. بخشی از برنامه های کنترل ملی، از طریق رویکردهای مدرسه محور و همکاری مثلثی برای از بین بردن عفونت STH با موسسات، سازمان های غیردولتی و کارشناسان علمی امکان پذیر است [92،93،94].
پروژههای متعددی در فیلیپین وجود دارد که شامل کنترلهای STH است، مانند WASH/EHCP یا WINS اجرا شده در مدارس، و CLTS اجرا شده در جوامع. طرح ها و تلاش های چند حزبی مانند فیلیپین برای کنترل STH تنها با همکاری طولانی مدت، همکاری و حمایت دولت محلی می تواند به موفقیت برسد. حمایت دولت از تهیه و توزیع داروها و اولویت بندی سایر اجزای طرح های کنترل، مانند از آنجایی که فعالیتهایی برای بهبود بهداشت و آموزش بهداشت برای تسریع دستیابی به اهداف EPHP 2030 مورد نیاز است [88]. در مواجهه با چالشهای همهگیری COVID-19، این فعالیتها باید ادامه داشته باشند و با COVID-19 جاری ادغام شوند. تلاشهای پیشگیری. در غیر این صورت، به خطر انداختن یک برنامه کنترل STH که قبلاً به چالش کشیده شده بود، میتواند سلامت عمومی درازمدت جدی داشته باشد.عواقب دوم
برای نزدیک به دو دهه، فیلیپین تلاش های زیادی برای کنترل عفونت STH انجام داده است. با این وجود، شیوع گزارش شده STH در سراسر کشور بالا باقی مانده است، احتمالاً به دلیل پوشش کمتر از حد مطلوب MDA و محدودیت های برنامه های WASH و آموزش بهداشت. دولت های ملی اکنون باید تقویت مدارس را در نظر بگیرند. MDA های مبتنی بر MDA و گسترش MDA در سطح جامعه.نظارت دقیق بر اثربخشی دارو در طول رویدادهای MDA و بررسی توسعه و استفاده از داروهای جدید ضد کرم یا ترکیبات دارویی.و ارائه پایدار WASH و آموزش بهداشت به عنوان یک روش حمله جامع برای کنترل آتی STH در فیلیپین.
Who.Soil-borne helminth infections.https://www.who.int/news-room/fact-sheets/detail/soil-transmitted-helminth-infections. دسترسی در 4 آوریل 2021.
Strunz EC، Adiss DG، Stocks ME، Ogden S، Utzinger J، Freeman MC. آب، بهداشت، بهداشت، و عفونت های کرمی منتقله از خاک: بررسی سیستماتیک و متاآنالیز. PLoS Medicine.2014;11(3):e1001620 .
Hotez PJ، Fenwick A، Savioli L، Molyneux DH. با کنترل بیماری های استوایی نادیده گرفته شده، میلیاردها دلار را ذخیره کنید. Lancet.2009;373(9674):1570-5.
Plan RL، Smith JL، Jasrasaria R، Brooke SJ. تعداد عفونت جهانی و بار بیماری عفونت های کرمی منتقل شده از خاک، 2010. ناقل انگل. 2014؛ 7:37.
Who.2016 Summary of Global Preventive Chemotherapy Implementation: Breaking One Billion.Weekly epidemiological records.2017;40(92):589-608.
DALYs GBD، همکار H. سالهای زندگی جهانی، منطقه ای و ملی با ناتوانی تنظیم شده (DALYs) و امید به زندگی سالم (HALE) برای 315 بیماری و آسیب، 1990-2015: تجزیه و تحلیل سیستماتیک از مطالعه بار جهانی بیماری 2015. Lancet .2016;388(10053):1603-58.
بیماری GBD، آسیب C. بار جهانی 369 بیماری و آسیب در 204 کشور و قلمرو، 1990-2019: تجزیه و تحلیل سیستماتیک از مطالعه بار جهانی بیماری 2019. Lancet.2020؛ 396(10258):1204-22.
Jourdan PM، Lamberton PHL، Fenwick A، Adiss DG. Soil-borne helminth infect.Lancet.2018;391(10117):252-65.
Gibson AK، Raverty S، Lambourn DM، Huggins J، Magargal SL، Grigg ME. Polyparasitism با افزایش شدت بیماری در گونه های نگهبان دریایی آلوده به توکسوپلاسما همراه است.PLoS Negl Trop Dis.2011;5(5):e1142.
زمان ارسال: مارس-15-2022
